Para que nos alimentamos?
A primeira resposta vem prontamente: para nos mantermos nutridos.
Sem os nutrientes contidos nos alimentos nossas células funcionam de maneira deficiente, gerando doenças e até a morte.
Estabelece-se assim uma importante associação: alimentar-se está ligado a manter-se vivo.
Desde a vida intra-uterina, a manutenção da nossa vida depende da alimentação.
Entretanto, pensar apenas na alimentação como uma necessidade fisiológica estaríamos desconsiderando o que chamamos de aspecto psicossocial deste ato.
Qual a diferença entre comer um bolo de chocolate ou uma porção de quiabo? Sem considerarmos o valor nutricional, o que faz com que a maioria das pessoas escolha o bolo? É dimensão psicológica da alimentação que nos leva a preferir um ou outro. O sabor doce, a associação com situações positivas como uma festa, uma recompensa na infância, faz de nossas escolhas alimentares formas de se obter prazer pessoal. Ver um filme comendo pipocas, tomar um chá no inverno oferecem sensação de bem estar e acolhimento. Sem dúvida, você pode parar para pensar, poderá eleger algo que se lhe fosse proibido comer seria praticamente uma tortura a falta que lhe faria! O que popularmente chamamos de paladar pessoal está relacionado, portanto, com nossos hábitos diários e nossa história de vida.
A dimensão social da alimentação é ainda mais evidente. Imagine uma comemoração de aniversário ou uma festa de Natal sem comida. Seria no mínimo estranho. Sem perceber, quando você revê um amigo ou quer tratar de negócios convida a outra pessoa para tomar um café ou almoçar. Nestas situações, o que está em questão não é a alimentação propriamente dita, mas sim a possibilidade de confraternizar, de interagir socialmente. Diante de tudo o que foi dito, é possível perceber que problemas de deglutição interferem de forma marcante e negativa na qualidade de vida do sujeito. Entendemos por deglutição o ato de engolir, ou seja, o transporte do conteúdo (alimento ou saliva) da boca até o estômago. Os órgãos envolvidos na deglutição são: cavidade oral (músculos das bochechas, dentes, língua e palato), faringe, esôfago e estômago, que atuaram de forma seqüenciada. Essa sucessão de eventos é controlada pelo sistema nervoso.
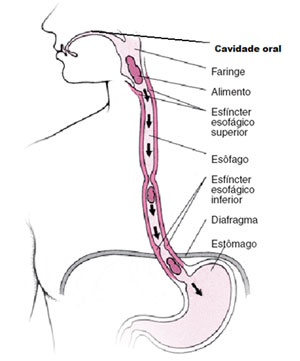
Para compreendermos melhor como engolimos, dividiremos a deglutição em três fases, etapas estas verificadas em todas as faixas etárias. A partir do que ocorre nestas fases relacionaremos as principais alterações ocorridas normalmente no envelhecimento.
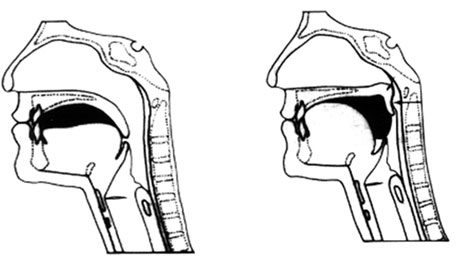
1-) Fase preparatória-oral
Inicia quando mordemos o alimento ou o introduzimos na boca. Segue com a movimentação do bolo alimentar dentro da boca e a mastigação para triturarmos o alimento e degustarmos o seu sabor. Finalizada esta etapa, o alimento é posicionado no centro da língua, os lábios se fecham e a língua faz um movimento ondulatório para trás, pressionando o alimento contra o palato (céu da boca).
Este também se fecha impedindo que o bolo entre na cavidade nasal.
Com esta pressão o alimento se desloca para o fundo chegando até a faringe.
Nesta fase da deglutição, a única que comandamos por nossa própria vontade, as principais alterações decorrentes do envelhecimento são:
- Problemas de mastigação ocasionados por falta de dentes ou por próteses antigas e mal adaptadas;
- Alteração na saliva. Verificamos diminuição na quantidade e alteração na consistência da saliva, gerando sensação de boca seca e dificuldade para formar o bolo alimentar;
- Diminuição da força da língua ocasionando uma fraca impulsão do bolo alimentar para a faringe;
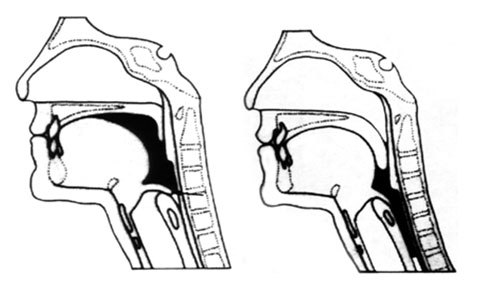
2-) Fase faríngea Após o movimento ondulatório da língua, o bolo alimentar chega à faringe. Nesta fase, que dura aproximadamente um segundo, muitos eventos importantes ocorrem:
- o palato mole e a úvula (popularmente chamados de céu da boca e campainha) fecham completamente a ligação com o nariz, impedindo que o alimento suba para esta região;
- a respiração é interrompida,
- a laringe se movimenta para cima fechando estruturas importantes que estão em seu interior como as pregas (cordas) vocais vestibulares e epiglote, para impedir que o alimento vá para as vias aéreas e pulmões. CURIOSIDADE: quando engasgamos significa que uma pequena parte do alimento ou saliva atingiu a laringe e como um reflexo protetor, uma tosse intensa é produzida na tentativa de expulsar o alimento para que ele não atinja os pulmões.
- finalmente é aberta a transição para o esôfago, próximo órgão que transportará o alimento.
Nesta fase da deglutição, que é involuntária (não depende de nosso comando), as principais alterações nos idosos são:
- A faringe, órgão constituído apenas por músculos, diminuiu sua força dificultando o transporte do alimento para o esôfago. Esta fraqueza pode também causar a parada do alimento nesta região, gerando sensação desagradável e risco de escorrimento para os pulmões;
- Outro fator importante é que os reflexos de proteção que evitam a entrada do alimento nas vias aéreas, como a tosse e o engasgo estão diminuídos, tornando o idoso mais suscetível a desenvolver pneumonias por aspiração de alimento ou saliva.
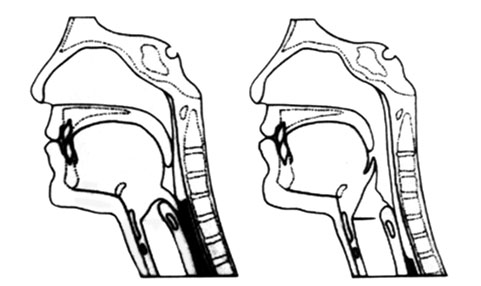
3-) Fase esofágica
Dura aproximadamente 5 segundos e é involuntária (não temos controle do seu mecanismo). Inicia com a abertura da transição entre a faringe e o esôfago, em seguida se desencadeiam ondas peristálticas que transportam o alimento até o estômago.
No envelhecimento, estas ondas se tornam mais lentas e ineficazes, aumentando a incidência de refluxo gastroesofágico. Estes problemas na movimentação se agravam na presença de doenças que afetam o sistema nervoso, o sistema muscular e o diabetes, por exemplo, e também com a utilização de alguns medicamentos.
Diante deste quadro, fica fácil compreender porque os idosos têm maior propensão desenvolver problemas de deglutição. Estudos científicos demonstram que na maioria das vezes, os idosos modificam seus hábitos alimentares para minimizar estes problemas e entendem estas modificações como escolhas ou preferências. Isto quer dizer que, ao serem questionados sobre o consumo de carne ou pão, por exemplo, são unânimes em dizer que o fazem diariamente. Entretanto, quando perguntamos de que forma comem relatam comer a carne bem cozida, moída ou desfiada e o pão amolecido no leite, tornando assim estes sólidos alimentos mais pastosos, ou seja, de mais fácil mastigação e deglutição.
Muitos profissionais julgam que estas adaptações feitas de forma inconsciente não causam nenhum prejuízo ao idoso. Se considerarmos um curto prazo, é possível que o idoso mantenha sua qualidade de vida. Porém, qualquer problema de saúde que debilite o paciente, como um problema neurológico ou uma infecção severa, pode piorar o problema de deglutição transformando-o em um quadro mais grave denominado de disfagia. A disfagia é um sintoma que se caracteriza por qualquer alteração no trânsito do alimento da boca até o estômago, colocando o indivíduo em risco de aspiração pulmonar, desnutrição e/ou desidratação. Aproximadamente 15% da população acima dos 60 anos apresentam queixas de deglutição, sendo a aspiração pulmonar uma das causas mais freqüentes de mortalidade de idosos internados em hospitais.
As causas mais comuns da disfagia são:
- AVE Acidente Vascular Encefálico derrames
- Traumatismos cranianos
- Ferimentos por arma de fogo na cabeça e do pescoço
- Parkinson
- Alzheimer e outras demências
- Tumores do sistema nervoso, da cabeça e pescoço e do sistema digestório
- Esclerose lateral amiotrófica
- Esclerose múltipla
- Distrofias musculares
- Miastenias graves
- Polineuropatia do doente crítico
- Osteófito (bico de papagaio) e cirurgia cervical
- Intubação
- Traqueostomia
- Rebaixamento do nível de consciência
- Delirium
- Efeitos colaterais de alguns tratamentos, como medicamentos ou radioterapia.
- Envelhecimento: seus efeitos isoladamente não causam disfagia, mas deixam o mecanismo da deglutição mais vulnerável.
Além das implicações sociais e psicológicas que discutimos anteriormente, a disfagia causa sérias implicações a saúde do indivíduo:
- Pneumonias aspirativas: quando o alimento ou a saliva se desvia do trajeto natural atingindo os pulmões comprometerá seu funcionamento, gerando infecções e até a morte, dependendo da quantidade de conteúdo que foi aspirado.
- Desnutrição e desidratação: a dificuldade para ingerir os alimentos faz com que o paciente recuse ou diminua a quantidade de alimento e líquidos ingeridos causando diminuição do peso (desnutrição) e desidratação, quadros estes que expõe o paciente a maior risco de desenvolver doenças.
Por todos estes motivos, é cada vez mais reconhecida a importância e necessidade do tratamento fonoaudiológico em todas as esferas: hospitalar, ambulatorial, domiciliar e em centros de convivência para idosos. Desde a prevenção até a reabilitação, o fonoaudiólogo é o profissional responsável pelo manejo da disfagia.
A avaliação fonoaudiológica segue as seguintes etapas:
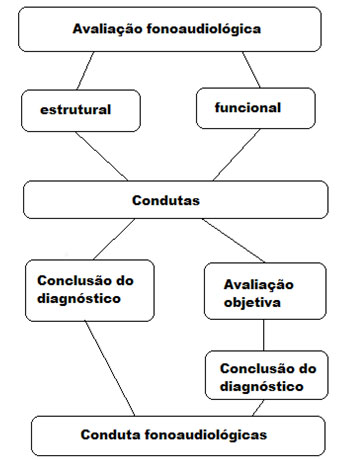
A etapa da avaliação clínica estrutural envolve o exame físico da cavidade oral, faringe e laringe e a verificação da mobilidade e tonicidade das estruturas envolvidas na deglutição: essencialmente lábios, língua e bochechas. Na avaliação clínica funcional ocorre a testagem de diferentes consistências alimentares:
- Líquidos finos
- Líquidos engrossados
- Pastosos/ purês
- Pastosos/ pedaços moles
- Sólidos macios
- Sólidos secos
Recursos instrumentais podem ser utilizados durante a abordagem clínica, como ausculta cervical e o oxímetro de pulso. Na ausculta cervical, coloca-se o estetoscópio em um dos lados da cartilagem tireóide e ausculta-se os sons de passagem do ar e da deglutição. A oximetria de pulso mede a saturação de oxigênio na hemoglobina funcional e pode auxiliar no monitoramento de pacientes que desaturam oxigênio em conseqüência da aspiração traqueal.
Quando ainda existe uma dúvida clínica, o diagnóstico não pode ser concluído, assim, o fonoaudiólogo pode lançar mão de exames de imagem para concluir seu diagnóstico. Os principais exames utilizados são a endoscópica da deglutição e a videofluoroscopia da deglutição. É o que chamamos de avaliação objetiva da deglutição. Ainda utilizado em menor escala, a endoscopia da deglutição.
Com o paciente sentado, procedemos inicialmente a fibronasofaringolaringoscopia e com o aparelho em posição de modo a visualizar a faringe e a laringe, são oferecidos alimentos (coloridos artificialmente) com várias consistências: sólidos, líquidos e pastosos. O exame pode ser gravado para análise posterior. A videofluoroscopia da deglutição tem sido apontada como o exame de maior utilidade na investigação diagnóstica da disfagia. Tal método, quando precedido de anamnese clínica adequada, consegue caracterizar convenientemente o grau de disfunção e, freqüentemente, identificar a causa da anomalia com grande precisão, por isso é considerado o método objetivo gold standart utilizado com maior freqüência. Além de englobar os objetivos citados na endoscopia, realiza também importante investigação da anatomia e fisiologia esofágica. É utilizado um aparelho de escopia, podendo acomodar o paciente sentado ou em pé, em vistas anterior e lateral. São oferecidos alimentos com contraste de bário nas consistências: líquida, pastosa e sólida. Também pode ser gravado em DVD para análise posterior.
Estabelecido um diagnóstico, é determinado o tratamento, ou seja as condutas fonoaudiológicas. A freqüência e a duração dos atendimentos variam de acordo com os dados levantados na avaliação e o acompanhamento geralmente é realizado diariamente. Dois focos devem ser priorizados nas condutas fonoaudiológicas:
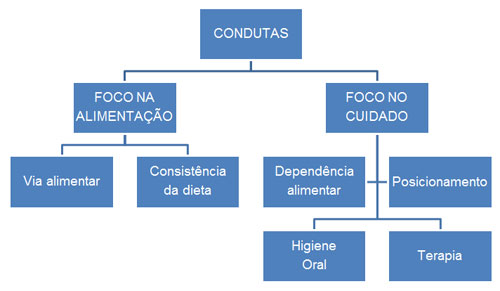
FOCO NA ALIMENTAÇÃO:
1-) Determinação da via alimentar
Os dados da avaliação fonoaudiológica fornecerão condições para que o fonoaudiólogo determine a via alimentar do paciente, podendo ser:
- oral;
- enteral: sonda naso-enteral ou gastrostomia
- mista: utilização de ambas as vias quando existe ingestão insuficiente ou durante o inicio da reabilitação;
Sempre que possível a utilização da via oral deve ser priorizada, devido ao importante aspecto de socialização e prazer pessoal por ela oferecida. Diante da necessidade da utilização da via enteral por mais de um mês recomenda-se a realização da gastrostomia, procedimento simples e rápido realizado por via endoscópica, fisiológica e esteticamente mais adequado.
2-) Determinação da consistência da dieta:
Ao optar-se pela via oral ou mista, deve-se, em seguida determinar-se a consistência da dieta a ser oferecida diante de seu desempenho na avaliação clínica funcional.
Na maioria das instituições hospitalares, é possível contar com os seguintes tipos de dieta:
- Dieta geral: alimentos em todas as consistências, com grande demanda mastigatória;
- Dieta branda: alimentos mais amolecidos, com demanda mastigatória moderada;
- Dieta pastosa: alimentos bastante amolecidos e bem cozidos, com pouca demanda mastigatória;
- Dieta pastosa geriátrica: alimentos em consistência de purê, sem demanda mastigatória;
- Dieta liquida: geralmente usada em preparo de exames ou pré/pós operatório, são oferecidos apenas líquidos.
FOCO NO CUIDADO:
São condutas auxiliares que completam a atuação fonoaudiológica junto a idosos disfágicos. Envolvem os aspectos organizacionais e cognitivos (necessidade de comandos verbais, por exemplo) da alimentação. São elas:
1-) Posicionamento para receber a dieta: deve ser sentado (cadeira ou leito) à 90 graus.
Para tanto, o paciente necessita de:
- Auxílio total;
- Auxílio parcial;
- Nenhum auxílio
2-) Dependência alimentar:
- Alimentação com assistência total: não leva o alimento a boca, o mesmo precisa ser oferecido;
- Alimentação com assistência parcial: necessita apenas que sirvam a mesa. Consegue separar o bocado e leva-lo a boca;
- Alimentação sem assistência: não necessita de nenhum auxílio
3-) Higiene oral: evita infecção por colonização de bactérias como também a aspiração de partículas de alimentos
- Higiene realizada pelo próprio paciente, sem nenhum auxílio;
- Higiene realizada pelo próprio paciente com auxílio de um cuidador ou profissional;
- Higiene realizada pelo cuidador ou profissional. O paciente não tem nenhuma participação
4-)Terapia fonoaudiológica:
- Realização de exercícios miofaciais, faríngeos e laríngeos: trabalho muscular com enfoque nos achados alterados da avaliação clínica
- Testagem e utilização de manobras posturais
- Monitoramento da alimentação
Utilizando-se destes dois focos, em 2001 estudei em minha monografia de especialização, 63 pacientes da enfermaria geriátrica do Hospital São Paulo- UNIFESP, com acompanhamento diário e observação do estado geral, ingestão alimentar e nível de consciência. No momento da internação, 3,2% apresentavam pneumonia aspirativa, contudo nenhum aspirou durante a internação. Isto demonstra a efetividade dos procedimentos, visto que uma pesquisa feita com 440 idosos demonstrou que o risco de aspiração aumenta significativamente após um mês de internação.
A literatura da área confirma que apenas a indicação da alimentação enteral não evita a pneumonias e desnutrição. Pesquisas afirmam que o acompanhamento fonoaudiológico constante possibilita uma internação mais rápida e com maior qualidade.
Como é possível saber se o idoso está apresentando um problema de deglutição?
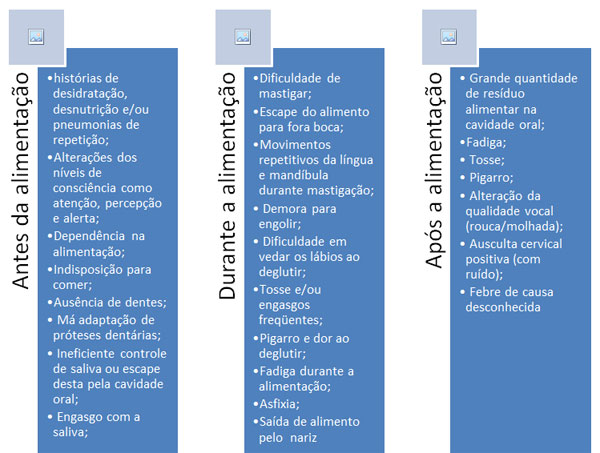
Se você identificar alguns destes sintomas, procure o fonoaudiólogo. O quanto antes a queixa for tratada, mais rapidamente o problema será solucionado.